Рассылка закрыта
При закрытии подписчики были переданы в рассылку "Медицина со всего мира для вашего здоровья" на которую и рекомендуем вам подписаться.
Вы можете найти рассылки сходной тематики в Каталоге рассылок.
Как распознать и вылечить акародерматит?
|
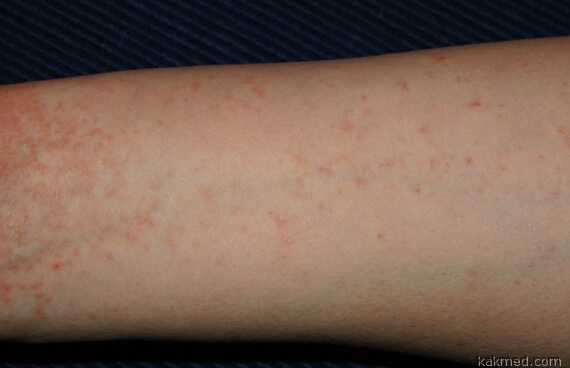
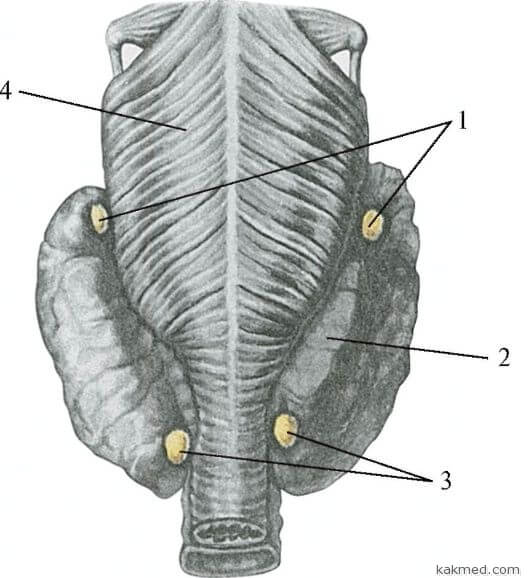
Как распознать и вылечить акародерматит? 2013-07-02 07:52 Ludokk Для многих людей название такой болезни как акародерматит (он же акариаз) мало о чём говорит. На самом деле, это довольно непростое заболевание, возникающее вследствие укусов клещей, и обладать минимумом знаний о нём необходимо. Ещё важнее уметь предотвращать этот недуг, что само по себе, довольно сложно. Всё дело в том, что в тёплое время года люди массово отправляются на берег реки, в поле, лес или на дачу, одним словом - на природу. Это и замечательно, и рисковано одновременно. Увы, природа порой таит в себе совсем невидимую угрозу для человека. И одна из таких - эти обыкновенные клещи, которые, нанося укусы, способны провоцировать болезни, одна из которых и есть акародерматит. Проблема клещей для человека несколько значимее, чем мы себе даже можем представлять. Клещи обитают не только в траве на лужайке, - некоторые их виды могут поселяться на животных, птицах и грызунах и вызывать у них чесотку, другие виды - паразитируют на злаковых культурах. Среди них есть даже такие, которые могут поселиться в обуви! И со всем этим вынужден контактировать человек, ибо другого выбора у него практически нет: один разводит голубей, другой не мыслит своей жизни без десятка несушек. Есть почитатели лошадей, котов и собак, иной работает в поле, - всё это составляет мир человека. И повсеместно его могут подстерегать клещи. Эти паразиты, попадая на кожу людей с растений или животных, незамедлительно наносят свои безжалостные укусы, что, как следствие, и вызывает ощутимый зуд. Утешителен разве что факт их непроникновения в роговой слой эпидермиса. И хотя укусы могут наносить различные виды клещей, реакция организма человека на них однозначна: уже через 10-12 часов на коже заметна сыпь асимметричного вида, а сосредоточена она именно в местах контакта с растениями или животными, где и находились эти невидимые для глаза паразиты. Высыпания бывают обильными, а к возникшему зуду может ещё добавиться и вторичная инфекция, - развивается так называемый лимфоаденит. В целом, клиническая картина акариаза, независимо от среды обитания клещей, схожа. Но имеются и некоторые отличия. Немного по-разному будет выглядеть вид высыпаний, и это практически всё. Так, после укусов злаковых клещей характерна уртикарная реакция, при укусе клещей, паразитирующих на животных - мигрирующая эритема, а вот мебельные клещи вызывают узловатую почесуху. Обувные же клещи способны вызывать дерматит ног. Итак, общая картина того что происходит вследствие укусов клещами, ясна. Но с целью профилактики человек может предпринимать некоторые меры для минимизации укусов паразитами. Прежде всего, отправляясь в поле или на природу, следует соответственно одеваться, чтобы как можно меньшие участки тела контактировали с окружающей средой. Не вдаваясь в подробности, скажем, что при содержании животных и птиц необходимо придерживаться определённых требований санитарии. А человеку остаётся быть осторожным и бдительным, придерживаться правил гигиены и осматривать открытые участки тела по возвращении домой. Но если высыпания и зуд всё-таки появились, это и может указывать на то, что клещи сделали своё коварное дело. И тогда существует единственно правильный выход, - незамедлительно обратиться к дерматологу. К счастью, акариаз не самый опасный недуг из всех существующих, поэтому прогноз лечения благоприятный. Важно устранить причину и всё становится на свои места, - заболевание быстро идёт на спад. Но если расчесы будут сильные и при этом медпомощь не будет оказана, - увы, может развиться даже стафилококковая инфекция. Или заражение одной из клещевых инфекций. Понятно, что такой исход дела ни для кого неприемлем, поэтому выход един - идти на прием к врачу. Специалист назначит необходимое лечение и всё закончится благополучно. Лечение акародематита обычно сводится к применению специальных мазей, которые наносят на места укусов клещами. Этому предшествует принятие горячего душа, для механического удаления паразитов, а после каждого мытья рук больной наносит мазь вновь, до полного излечения. Применяя мазь, необходимо избегать её попадание в область глаз. Акариаз скрытен и коварен, и не каждый человек сразу понимает, по какой причине зуд так прочно "прописался" на теле. Поэтому знать о возможных последствиях укусов клещей необходимо, а при появлении вышеописанных симптомов теперь понятно что следует предпринять. Но лучше, чтобы участь сия миновала каждого. Аденома паращитовидной железы 2013-07-02 14:08 Olga777 Аденома паращитовидной железы – доброкачественное новообразование в ткани органа, которое способно самостоятельно секретировать гормон железы – паратгормон, тем самым вызывая клинику гиперпаратиреоза. Наиболее часто аденома является единичным образованием, однако в некоторых случаях могут обнаруживаться множественные очаги. Наиболее часто аденома паращитовидной железы наблюдается среди взрослого населения в возрасте 40-60 лет, при этом представительницы женского пола болеют этим заболеванием в 2 раза чаще. В детском и подростковом возрасте аденома встречается крайне редко.
Симптоматика аденомы паращитовидной железы Основными признаками гиперпаратиреоза являются нарушение самочувствия в виде постоянной слабости, головокружения, потери веса на фоне снижения аппетита, тошноты, частым мочеиспусканием, болями в мышцах и костях, а также их патологических переломах. Можно выделить несколько основных клинических форм аденомы паращитовидной железы: Костная форма гиперпаратиреоза проявляется прогрессирующим развитием остеопороза, за счет «вымывания» кальция из костной ткани. Клиническая картина при этом проявляется в виде патологических переломов трубчатых костей, переломов тел позвонков, выпадения зубов. Кроме этого соли кальция откладываются и в суставах, нарушая их подвижность и вызывая болевой синдром. Эта патология называется хондрокальциноз. Почечная форма проявляется в виде нефрокальциноза, а также стремительного развития мочекаменной болезни. Отложение в течение длительного времени кальция в канальцах могут привести к развитию клиники острой почечной недостаточности. Желудочно-кишечная форма характеризуется развитием таких заболеваний как: холецистит, панкреатит, язвенная болезнь желудка, а также функциональными нарушениями в виде запоров, тошноты, нарушения аппетита. Сердечно-сосудистая форма проявляется устойчивой гипертензией, а также отложением солей кальция на стенках сосудов и сердечных клапанах. Диагностика
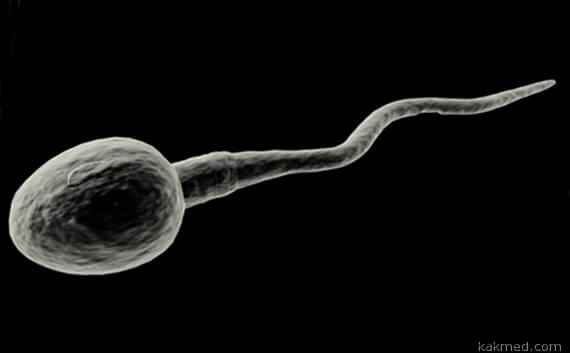
Для каждой отдельной формы гиперкальциноза подбирается отдельный специфический метод обследования. Например, при костной форме информативным будет рентгенография кистей и стоп для выявления степени остеопороза. При почечной форме необходимо делать УЗИ почек. Лечение аденомы паращитовидной железы Основной метод лечения – оперативное удаление аденомы. Предоперационная подготовка включает обязательное снижение уровня кальция в крови. Это достигается за счет диеты, проведения форсированного диуреза и использованием бифосфанатов. Азооспермия 2013-07-02 18:17 pause-1 Азооспермией называется патологическое состояние, при котором в сперме отсутствуют сперматозоиды. Заболевание относится к самой тяжелой форме мужского бесплодия. Азооспермией страдает около 3% мужчин.
Классификация азооспермии:
Признаками секреторной азооспермии являются:
Признаками обструктивной формы могут быть следующими признаки:
Симптомы заболевания:
Диагностика Лечение При обструктивной форме показан, исключительно, хирургический метод лечения. В данном случае наиболее часто применяют микрохирургическую операцию с наложением вазоэпидидимоанастомоза. После такого лечения способность к оплодотворению восстанавливается примерно 25% прооперированных мужчин. Профилактика:
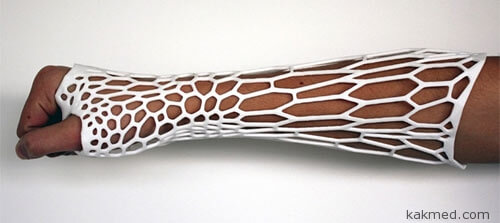
Поскользнулся, упал, потерял сознание, очнулся… экзоскелет 2013-07-02 21:24 Чарский Не дай судьба, конечно, никому сломать руку или ногу. И даже не потому, что вдруг не заживет, или срастется неправильно. Противнее боли, переживаний и временной нетрудоспособности в подобном случае может быть гипс — тяжелая, неудобная повязка. Из-за которой неприятный запах, зуд, трудности в омовении и одевании. С точки зрения нынешней медицинской технологии затвердевающая повязка на основе сернокислого кальция — это вчерашний (если не позавчерашний) день.
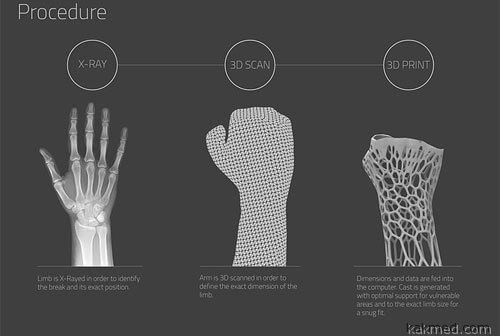
Дизайнер Джейк Эвилл из Новой Зеландии придумал современный заменитель гипсовой повязки, который печатается при помощи трехмерного принтера из легкого и прочного нейлона. Называется изобретение "Cortex".
Допустим, привозят пациента на скорой в клинику с переломом предплечья. Хирург делает рентгеновский снимок, чтобы установить, где и что повреждено. Затем 3D-сканер считывает информацию об очертаниях конечности пациента. На основе полученных данных принтер распечатывает ортопедический "экзоскелет", любого цвета, с которым можно и на работу в пиджаке, и голяком в душ.
Такая повязка, во-первых, "дышит", во-вторых, после заживления травмы нейлон можно расплавить и использовать повторно. Каждые 5 секунд в мире кто-то из людей что-то себе ломает. В одних лишь США ежегодно утилизируется до 6600 тонн медицинского мусора, значительную долю которого составляют различные использованные повязки и бандажи. Ни гипс, ни стекловолокно вторичной переработке не подлежат. В отличие от гигиеничного пластика, единственным недостатком коего на данный момент является относительная дороговизна. Ну и, конечно, трехмерные принтеры и ПО к оным покамест тоже не дешевы. А сам процесс изготовления нейлоновой накладки занимает от нескольких часов до 2-3 суток, в то время как наложение гипса руками умелого травматолога — дело пяти-десяти минут.
|
| В избранное | ||